Weiterentwicklung des Risikostrukturausgleichs
Hintergrund
Der Risikostrukturausgleich wurde 1994 in das Gesundheitssystem eingeführt. Er berücksichtigte Morbidität (Krankheitslast) zunächst nur indirekt über die Merkmale Alter, Geschlecht und Erwerbsminderungsstatus. Am 01. Januar 2009 kam als weiteres Risikomerkmal die Morbidität von Versicherten hinzu. Auf Basis des
GKV-Wettbewerbsstärkungsgesetzes (GKV-WSG) erhalten die Krankenkassen seitdem Zuweisungen für ihre Versicherten. Diese werden mithilfe des morbiditätsorientierten Risikostrukturausgleich (Morbi-RSA) ermittelt. Gleichzeitig wurde das Verfahren des RSA durch Einführung des Gesundheitsfonds vereinfacht.
Krankheitsauswahl
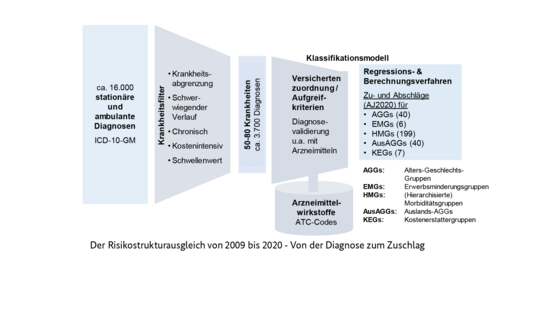
Die Erfassung der Morbidität war im Morbi-RSA bis zum Ausgleichsjahr 2020 auf ungefähr ein Viertel der möglichen ICD-Diagnosen beschränkt. Dem Versichertenklassifikationsmodell war eine Krankheitsauswahl vorgelagert. Nur die in 50 bis 80 Krankheiten zusammengefassten ICD-Kodes erlaubten eine Zuordnung zu den Morbiditätsgruppen. Bei der Auswahl der Krankheiten wurden insbesondere Krankheiten mit schwerwiegendem Verlauf und kostenintensive chronische Krankheiten, bei denen die durchschnittlichen Leistungsausgaben je Versicherten die durchschnittlichen Leistungsausgaben aller Versicherten um mindestens 50 % übersteigen, berücksichtigt. Die Krankheiten sollten eng abgrenzbar sein.
Pflege und Weiterentwicklung des Versichertenklassifikationsmodells
Das Bundesamt für Soziale Sicherung (BAS) trifft jährlich bis zum 30. September die Festlegungen zum Klassifikationsmodell und zum Berechnungsverfahren für das folgende Ausgleichsjahr. Dabei wird der Morbi-RSA an die aktuelle Datenlage und das Versorgungsgeschehen angepasst (Festlegungen gemäß § 8 Abs. 4 RSAV). Ein Wissenschaftlicher Beirat zur Weiterentwicklung des Risikostrukturausgleichs berät das BAS bei der fachlichen Umsetzung.
Im Jahr 2014 gab es mit dem „Gesetz zur Weiterentwicklung der Finanzstruktur und der Qualität in der gesetzlichen Krankenversicherung“ (GKV-FQWG) Änderungen bei der Berechnung der Zuweisungen für Auslandsversicherte und für Krankengeldausgaben. Diese Sonderregelungen sehen vor, dass sich die Zuweisungen für das Krankengeld jeweils zur Hälfte aus den standardisierten und aus den tatsächlichen Krankengeldausgaben zusammensetzen. Die Zuweisungen für Auslandsversicherte werden auf die Höhe der tatsächlichen Ausgaben aller Krankenkassen für diese Versicherten begrenzt.
Weiterhin wurden die Berechnungen der Ausgaben für Verstorbene angepasst. Bei der Berechnung der Gewichtungsfaktoren werden nun die Leistungsausgaben je Versichertentag zugrunde gelegt. Damit wurde einer Empfehlung des Wissenschaftlichen Beirats gefolgt.
Einkommensausgleich
Über das Zuweisungssystem des Gesundheitsfonds werden mithilfe des RSA Unterschiede in den beitragspflichtigen Einnahmen zwischen den Mitgliedern der Krankenkassen ausgeglichen. Diese Systematik wurde 2015 auf die kassenindividuellen Zusatzbeiträge ausgeweitet. Neben dem Risikostrukturausgleich gibt es seit dem 01. Januar 2015 einen vollständigen
Einkommensausgleich über die kassenindividuellen Zusatzbeiträge der Krankenkassen. Jede Krankenkasse erhält durch diesen Ausgleich die Einnahmen aus dem einkommensabhängigen Zusatzbeitrag, die sie erzielen würde, wenn die beitragspflichtigen Einnahmen ihrer Mitglieder dem Durchschnitt in der gesetzlichen Krankenversicherung entsprächen.
Reform des Morbi-RSA
Mit dem „Gesetz für einen fairen Kassenwettbewerb in der gesetzlichen Krankenversicherung" (GKV-FKG) wurde das Ausgleichsverfahren in 2020 umfassend reformiert. Der Wettbewerb zwischen den gesetzlichen Krankenkassen soll sich künftig gerechter und zielgenauer als bisher darstellen und die Manipulationsresistenz gestärkt werden. Die Reformbausteine haben ihre Finanzwirksamkeit erstmals für das Ausgleichsjahr 2021 entfaltet.
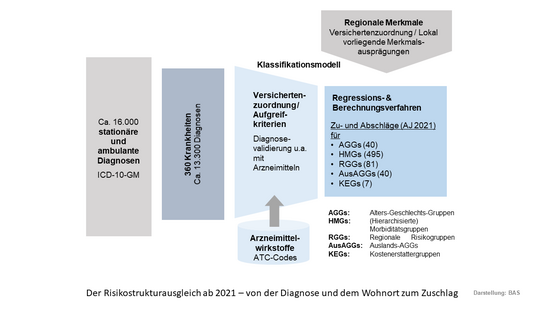
- Die Reform umfasst den Wegfall der vorgelagerten Krankheitsauswahl. Das sogenannte Vollmodell berücksichtigt das gesamte Krankheitsspektrum.
- Es wurde ein Risikopool eingeführt, der Krankenkassen mit Versicherten, deren Leistungsausgaben einen jährlich anzupassenden Schwellenwert überschreiten (z.B. durch sehr teure, neue Arzneimitteltherapien), entlasten soll. Krankenkassen erhalten in diesen Fällen 80 Prozent der Leistungsausgaben, die über den Schwellenwert hinausgehen, erstattet.
- Rabatte für Arzneimittel werden für jeden Versicherten individuell im Ausgleichsverfahren berücksichtigt.
- Der Bezug einer Erwerbsminderungsrente wurde als Risikomerkmal gestrichen.
- Das Klassifikationsmodell wurde um regionale Zuschläge erweitert. Im Ausgleichsjahr 2021 waren die regionalen Finanzwirkungen auf Ebene der Bundesländer einmalig auf 75 Prozent der berechneten Zu- und Abschläge begrenzt.
- Morbiditätsgruppen, deren Besetzung GKV-weit mehr als eine bestimmte Rate steigt, werden von der Berechnung der Risikozuschläge im Jahresausgleich ausgenommen (Ausschlussverfahren).
- Darüber hinaus erhalten Krankenkassen für jeden Versicherten eine Vorsorgepauschale, sobald eine Mutterschaftsvorsorge-, Gesundheits- und Früherkennungsuntersuchung oder eine Schutzimpfung in Anspruch genommen wurde. Kassen sollen die Inanspruchnahme von Präventionsmaßnahmen ihrer Versicherten fördern.
Der Wissenschaftliche Beirat hat nun alle vier Jahre - erstmals in 2024 für das Ausgleichsjahr 2021 - die Wirkung des Finanzausgleichs zu evaluieren. Die Finanzwirkungen der Regionalkomponente im RSA und des beschriebenen Ausschlussverfahrens hat der Wissenschaftliche Beirat bereits im Jahr 2023 in zwei Gutachten untersucht.
Darüber hinaus hat der Gesetzgeber das BAS mit dem GKV-FKG beauftragt, einen Zusammenhang zwischen den Leistungsausgaben eines Versicherten im Jahr 2019 und den vorangegangenen Jahren zu prüfen. Es wurde untersucht, ob durch die Berücksichtigung der versichertenbezogenen Leistungsausgaben der Vorjahre die Prognostizierung der Folgekosten im RSA verbessert und die Zielgenauigkeit der Zuweisungen insgesamt erhöht werden kann.